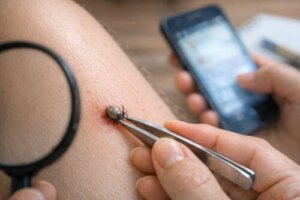
マダニを見つけた瞬間、マダニはお風呂で取れるのか、シャワーで流せるのか、石鹸で取れるのかと焦る方はとても多いです。さらに、ワセリンやアルコールで何とかならないか、ピンセットで取ってしまって大丈夫か、頭が残ることはあるのか、何科に行けばいいのか、SFTSは本当に危ないのかまで、一気に不安が押し寄せます。
この記事では、その不安を整理しながら、家庭でやってはいけないこと、病院へ行くべき理由、受診までの安全な動き方を、現場目線でわかりやすく解説します。結論から言うと、マダニはお風呂で安全に取れるものではありません。慌てて触る前に、まず正しい順番を知ってください。
この記事を読むことで理解できる内容は以下のとおりです。
- マダニがお風呂やシャワーで取れない理由
- 石鹸やワセリン、アルコールが危険になりうる理由
- ピンセットで無理に取るリスクと受診の目安
- SFTSなど感染症を疑う症状と予防の考え方
マダニはお風呂で取れるのか
ここでは、検索時によく一緒に気にされるシャワー、石鹸、ワセリン、アルコール、ピンセットといった対処法を一つずつ整理します。先に結論を言うと、すでに皮膚に食いついたマダニを家庭のお風呂で安全に外すのは難しいです。
むしろ、触り方によっては感染症リスクや局所トラブルを増やすおそれがあります。お風呂は万能ではなく、使い方を間違えると「安心するための行動」が逆に判断ミスを生みます。ここから先は、なぜそう言い切れるのかを順番に掘り下げます。
マダニはシャワーで取れる?

私の見解では、シャワーの水圧だけで食いついたマダニが安全に外れると期待するのは危険です。理由は単純で、マダニは皮膚表面に軽く付着しているだけの虫ではないからです。服の上を歩いている段階なら洗い流せる可能性はありますが、すでに吸血を始めている個体は、皮膚にしっかり取りつき、口器を差し込んだ状態になっています。日常のシャワー程度の水圧は、髪や汚れを流すには十分でも、そうした固定状態のマダニを安全に外すための力にはなりません。
しかも厄介なのは、シャワーを当てているうちに「もう少し強くこすれば取れるのでは」と考えて、指先や爪で患部を触ってしまいやすいことです。マダニを見つけた人の多くは焦っています。焦ると、確認のつもりで何度も触る、鏡を見ながらひねる、家族にも見てもらって交代で触る、といった流れが起こりやすいです。私はこの一連の動きこそが危ないと考えています。取れないのに触る回数だけ増えると、局所の炎症が強まるだけでなく、誤った自己処置へ進みやすくなるからです。
厚生労働省の啓発資料でも、マダニに咬まれたときは無理に引き抜こうとせず、医療機関で処置を受けるよう案内されています。人間が読める参照元としては、出典:厚生労働省「ダニにご注意ください」です。私はこの考え方を現場目線でも強く支持しています。お風呂は、すでに食いついた個体を落とす場所ではなく、まだ吸着していない個体を洗い流し、全身を落ち着いて観察する場所として使うほうが合理的です。
シャワーが役立つ場面と役立たない場面
ここは分けて考えると理解しやすいです。役立つのは、草むらや山林、河川敷、畑仕事などのあとに、まだ吸血前で衣類や皮膚表面を移動している段階の個体を洗い流したり、目視で見つけたりする場面です。一方で役立たないのは、黒い粒のようなものが皮膚に固定され、触っても動かず、違和感が一点に集中している場面です。後者は「洗う」より「触らないで受診」が基本になります。
| 方法 | 期待しがちなこと | 実際の考え方 |
|---|---|---|
| シャワー | 水圧で流せる | 食いついた個体の除去には不向き |
| 入浴 | お湯で弱る | 安全な除去手段にはならない |
| 帰宅直後の洗身 | 体を清潔にできる | 未吸着の個体確認には有効 |
| 全身チェック | 見落とし防止 | 頭皮、脇、膝裏、鼠径部の確認に有効 |
ポイント:帰宅後の入浴は無意味ではありません。意味があるのは、まだ食いついていないマダニを見つけることと、服や体表のチェックをすることです。つまり、シャワーは予防の最終確認には役立ちますが、治療の代わりにはなりません。
マダニは石鹸で取れる?

石鹸で滑って取れるのでは、と考える方もいますが、これも期待しすぎないほうがいいです。石鹸は皮膚表面の皮脂や汚れを落とし、泡で摩擦を減らして洗いやすくするものです。しかし、皮膚にしっかり固定されたマダニを外すための専用手段ではありません。
ここで勘違いしやすいのは、泡立てれば摩擦が減るから「虫もするっと外れるだろう」と考えてしまう点です。実際には、表面が滑りやすくなることで、逆に狙った場所を指で押さえにくくなり、何度も触ってしまうケースもあります。
とくに厄介なのは、石鹸でこすりながら触っているうちに、無意識にマダニ本体をつまんだり潰したりしやすいことです。吸血して膨らんだ胴体は、見た目以上に柔らかく、圧力に弱いです。「取れそうで取れない」状態になると、人は指先に力を込めがちです。
その結果、患部の周りまで赤くなり、どこまでが虫でどこまでが皮膚なのか見えにくくなって、さらにいじるという悪循環に入ります。私は、自己処置で一番怖いのは特殊な失敗ではなく、こうした普通の人が普通にやってしまう連続動作だと思っています。
石鹸が有効なのは除去後の清潔保持
石鹸を完全否定する必要はありません。使いどころを間違えないことが大切です。たとえば、医療機関で適切に除去されたあとの清潔保持や、野外活動から戻ったあとに体表のチェックをしながら洗う場面では役立ちます。問題なのは、食いついている最中のマダニに対する除去手段として石鹸を使おうとすることです。今、皮膚に黒っぽい粒が固着しているなら、石鹸で落とす発想はいったん止めてください。
また、子どもに対して石鹸で洗いながら取ろうとするのは、親の焦りが加わるぶん失敗しやすいです。子どもは動きますし、痛みや恐怖で急に体をひねることもあります。そうなると、見えていた患部が見えなくなり、結果として引っかいたり、余計な力が入ったりします。私は、子どもが刺された場面ほど「今すぐ何とかしたい気持ち」を抑えるべきだと考えます。
注意:石鹸そのものが危険というより、石鹸を使った自己除去の流れが危険です。滑らせる、こする、何度も触る、この3つが重なると失敗しやすくなります。
補足:マダニではなく、衣類の繊維くずやかさぶたであれば石鹸で自然に落ちることもあります。だからこそ、「落ちないものを無理に落とそうとしない」ことが大切です。
なお、除去後の洗浄でも強くこする必要はありません。患部が小さな傷になっている可能性があるため、やさしく洗って清潔を保つ程度で十分です。心配な場合は、自己判断で市販薬を重ねるより、受診時に医師へ今後のケア方法を確認してください。
マダニはワセリンで取れる?

ワセリンで覆って窒息させれば外れる、という話は昔からありますが、私はこの方法を勧めません。まず、ワセリンは皮膚を保護して乾燥を防ぐ用途では優秀でも、マダニ除去の第一選択として信頼できる方法ではないからです。
食いついているマダニにワセリンを厚く塗ると、「これでそのうち外れるはず」と待ちの姿勢になりやすいのですが、その待ち時間のあいだに状況が良くなるとは限りません。むしろ受診が後回しになり、時間だけが経つことがあります。
さらに問題なのは、ワセリンを塗る行為そのものが患部への接触回数を増やすことです。綿棒で塗る、ティッシュで覆う、乾いたらまた足す、状態を何度も確認する。そのたびに周囲の皮膚を触り、場合によってはマダニ本体にも当たります。私は、民間療法の危うさは「一回の大失敗」よりも、「触る回数が増える構造」にあると見ています。ワセリンはまさにその典型です。
受診を遅らせること自体がデメリット
ワセリン法を選ぶ人の多くは、手元にあるもので何とかしたい、夜だから病院に行けない、子どもが怖がっている、といった事情を抱えています。その気持ちはよくわかります。ただ、そこで「朝まで様子を見る」「明日になって外れなかったら考える」となると、判断がどんどん曖昧になります。刺された時間、部位、触った回数、赤みの広がりなども記録しないまま時間が経ち、受診時の説明が雑になりやすいのです。
ワセリンは皮膚を守る場面では役立つ一方で、マダニの自己除去という文脈では確実性が低く、判断を鈍らせる方法になりがちです。私は、読者の方に「やってはいけない」とまでは強い言い方を乱発したくありませんが、少なくとも積極的におすすめできるやり方ではありません。
注意:ワセリンは皮膚保護には使える場面がありますが、マダニ除去の第一選択とは考えないでください。家庭での窒息狙いは、一般的には確実性が低く、判断を遅らせやすい方法です。
| 項目 | ワセリン法で起こりやすいこと | 私の評価 |
|---|---|---|
| 期待 | そのうち外れるかもしれない | 根拠として弱い |
| 実際の行動 | 何度も塗り直し、様子を見る | 接触回数が増える |
| 最大の問題 | 受診の先延ばし | 判断を遅らせるおそれ |
もしすでに塗ってしまった場合でも、そこでさらに別の方法を重ねて試さないことが大事です。アルコールも試す、ピンセットも使う、最後は爪で引っかく、という多重失敗を避けてください。触れば触るほど、傷口の状態は読みにくくなります。
マダニはアルコールで取れる?

アルコールをかければ弱るのでは、という発想もよくあります。しかし、アルコールをかけたから安全に口器ごと外れるとは限りません。むしろ刺激を与えてしまい、自己処置の回数が増えることが問題です。アルコールは家庭内で手軽に使えるものなので、思いついた瞬間に試しやすいのですが、「簡単に試せること」と「安全に解決できること」はまったく別です。
皮膚は顔や首、脇、鼠径部のように刺激に弱い場所も多く、高濃度アルコールを繰り返しかける行為は、ヒリつきや赤みの原因になります。とくに見えにくい場所では、アルコールで皮膚が赤くなってしまうと、どこまでがマダニでどこからが炎症なのか自分で判断しにくくなります。これが地味に厄介です。見えづらくなると、もっと近くで見ようとして触る、押さえる、拭き取るといった動作が増え、結局は自己処置が深くなります。
アルコールは「処置の代わり」ではない
ここで強調したいのは、アルコールは消毒という言葉のイメージが強いため、何となく正しそうに見えることです。ですが、マダニが皮膚に固定されている状態では、問題は表面の清潔さだけではありません。大事なのは、口器を残さず、余計な圧力をかけずに、必要なら感染症も含めて評価することです。これは家庭のアルコールでは完結しません。
私は、食いついている最中のマダニに対して、家にある薬液を試す方向には進みません。アルコールは、医療機関で処置後に周囲を整える目的で使われることはあっても、自己除去の成功率を上げる万能策ではありません。迷ったら、試すより先に受診です。これは大げさな話ではなく、失敗の芽を最初に摘むための考え方です。
覚えておきたいこと:アルコールで「弱らせてから取る」という発想はわかりやすい反面、結果を確認したくなって何度も触る原因になります。家庭での薬液処置は、行動をシンプルにしにくいのが難点です。
注意:目の近く、粘膜周辺、子どもの皮膚など、刺激に弱い部位では特に避けたい対処です。しみる、赤くなる、泣いて動く、余計に触るという悪循環に入りやすくなります。
なお、除去後に赤みやかゆみが続いた場合でも、自己判断で刺激の強い消毒を繰り返すのはおすすめしません。炎症なのか、二次感染なのか、単なる刺激症状なのかで対応が変わるためです。
マダニをピンセットで取る危険

もっとも多い失敗が、家庭用ピンセットや指で胴体をつまんで引っ張ることです。これをやると、口器だけが皮膚に残ったり、胴体を潰したりするおそれがあります。吸血後のマダニは柔らかく膨らんでいるため、力のかけ方が少しズレるだけで破綻しやすいのです。しかも、家庭用の毛抜きやピンセットは、先端が太かったり、面でつかむ構造だったりして、狙った位置を正確に保持しにくいことが多いです。
ここでありがちな失敗は、「皮膚に近いところをつまんだつもりが、実際には胴体を押しつぶしていた」というものです。吸血している個体は丸く膨らむので、見た目の中心をつまむと、口器ではなく腹部を挟み込みやすくなります。
さらに、痛がって動いた、鏡越しで角度がズレた、照明が暗かった、といった小さな条件が重なると、成功率は一気に下がります。私は、自分でうまくやれる人がいるかどうかより、「失敗したときの代償が大きい」点を重く見ています。
専用器具と家庭用器具は別物として考える
世の中にはマダニ用のリムーバーや専用設計の器具もありますが、普通の家庭用ピンセットとは考え方が違います。専用品は、できるだけ胴体を圧迫しないように工夫されています。一方、家にある毛抜きやピンセットは、毛を抜く、細かい物をつまむといった目的のための道具です。
見た目が似ていても、用途はまったく同じではありません。しかも、専用品であっても、医療機関にすぐ行けるなら受診が優先です。私はそこを誤解してほしくありません。
厚生労働省も、マダニに咬まれたときは無理に引き抜かず、皮膚科などの医療機関で処置するよう案内しています。私は、病院にすぐ行ける環境なら自己処置より受診を優先すべきだと考えます。自分で取れてしまったように見えても、残存物やその後の感染症リスク評価は別問題だからです。
なお、潰したときのリスクをさらに整理したい方は、サイト内のマダニを潰したときに起こりうる危険の解説も参考になります。読んでいただくと、なぜ「つまむ・潰す・引きちぎる」が危ないのか、よりイメージしやすいはずです。
| 行動 | 起こりやすい失敗 | 結果として困ること |
|---|---|---|
| 指でつまむ | 力が入りすぎる | 胴体を潰しやすい |
| 家庭用ピンセットで引く | 皮膚近くを正確につかみにくい | 頭や口器が残るおそれ |
| 何度もつまみ直す | 患部を広く刺激する | 赤みと腫れが増えて見えにくくなる |
| 家族で交代して触る | 手順がぶれる | 失敗が重なりやすい |
やってはいけないこと:普通の毛抜きで強く引く、何度もつまみ直す、家族が代わる代わる触る、熱い湯や薬液を試す。この流れは悪化パターンです。マダニの除去は「勢い」ではなく「触らない判断」が重要です。
マダニはお風呂で取れる前提が危険
ここからは、もし触ってしまった場合の考え方、頭が残ったときの受診、何科へ行くべきか、そしてSFTSや日本紅斑熱、ライム病のような感染症の見方をまとめます。健康や安全に関わる内容なので、最終的な判断は必ず医師などの専門家に相談してください。
検索で情報を集めるのは大切ですが、マダニ対応は「知識がある人ほど自分でやりたくなる」落とし穴もあります。だからこそ、どこまで家庭で判断してよく、どこから先は医療につなぐべきかを、線引きしながら理解することが大切です。
マダニを取ってしまった後の対処

すでに取ってしまった場合は、まず深呼吸して状況整理です。患部を流水でやさしく洗い、こすりすぎないようにしてください。そのうえで、取れたと思っても皮膚内に一部が残っていないか、腫れや痛みが急に強くなっていないか、写真を撮って記録しておくと受診時に役立ちます。ここで大切なのは、「自分で取ってしまったからもう病院には行きにくい」と考えないことです。むしろ、触ったからこそ医師に見てもらう意味が出てきます。
取れた個体が残っているなら、ティッシュで潰すのではなく、できれば密閉できる袋や容器に入れて保管しておくと診察時の参考になることがあります。ただし、扱いに自信がなければ無理に保管しなくてかまいません。素手で何度も触るほうが問題です。私は、情報を残す優先順位としては、まず患部の写真、次に取れた時刻、野外活動の場所、そして必要なら虫体保管、の順で考えています。
取った直後に確認したいこと
まず見てほしいのは、患部の中心に黒い点が残っていないかどうかです。次に、赤みが時間とともに広がっていないか、強い熱感がないか、じわじわ痛みが増していないかを見ます。さらに、咬まれた日時がはっきりしているかも重要です。数日後に発熱したとき、医師が感染症の可能性を考える手がかりになるからです。私は、スマホのメモに「いつ・どこで・どこを刺されたか」を残しておくことをおすすめします。
また、帰宅後に衣類や持ち物へ付着している可能性もあります。家の中へ持ち込んだかもしれないと不安な方は、サイト内のマダニを家に持ち込んだときの確認ポイントもあわせて確認してください。室内の確認手順を知っておくと、不安が整理しやすくなります。怖いのは「刺された本人」だけではなく、脱いだ服やタオルを介して家族が不安になることです。そこも含めて落ち着いて対応しましょう。
受診の目安:自分で取った、うまく取れた自信がない、赤みや腫れが強い、子どもや高齢者が刺された、顔や陰部などデリケートな部位である。このどれかに当てはまるなら、早めの受診を考えてください。迷ったら「受診寄り」に倒すほうが安全です。
補足:体調が落ち着いていても、数日から数週間は体調変化に注意してください。刺された事実を忘れてしまうと、後から出た発熱や発疹を結びつけにくくなります。
マダニの頭が残ったときの対応
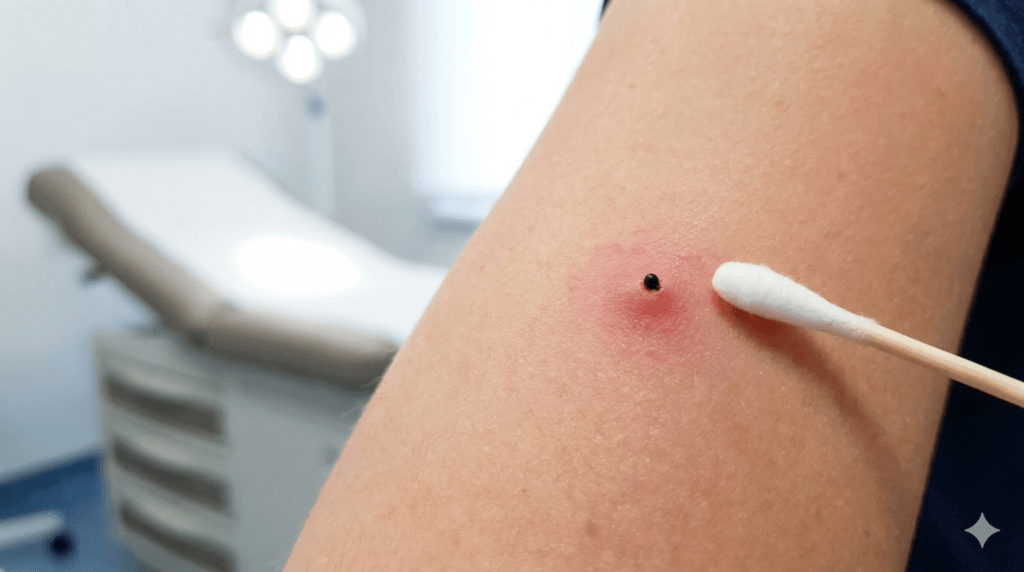
黒い点が残っている、引っ張ったら本体だけ取れて先端が見えない。この場合は、口器や一部が皮膚内に残っている可能性があります。ここで針や毛抜きを持ち出して掘り返すのは、私はおすすめしません。傷口を広げてしまい、二次感染や炎症を強めやすいからです。
家庭でやってしまいがちなのは、鏡を近づけ、スマホのライトを当て、黒い点を「今なら取れそう」と思って何度も突くことです。しかし、この行為は結果が不安定な割に、皮膚へのダメージが大きくなりやすいです。
皮膚に残った異物は、しこりや赤み、痛みの原因になることがあります。部位によっては、医療機関で局所麻酔のうえ処置したほうが結果的にきれいで早いです。とくに顔、首、子どもの皮膚は無理をしないでください。私は「少しでも顔に近い」「自分では見にくい」「子どもが動く」のどれかがあるなら、家庭でいじらない判断をおすすめします。
頭が残ったように見えるケースの見分け方
厄介なのは、本当に口器が残っているのか、血のかさぶたなのか、炎症で色が濃く見えているだけなのかが、素人には判別しづらいことです。だからこそ「黒く見えるから絶対に残っている」と決めつけるのも危険ですし、「小さいから放置でいい」と軽く見るのも危険です。見分けられないなら、見分けられる人に任せるべきです。これが私の基本姿勢です。
なお、「それが本当にマダニかどうかも自信がない」という場合は、サイト内のマダニに似た虫の見分け方が判断の補助になります。ただし、皮膚に食いついている時点では、見分けに迷っても触らず受診が基本です。虫の同定に自信がついても、除去の安全性まで保証されるわけではありません。
補足:頭が残ったように見えても、実際には血のかさぶたや色素沈着の場合もあります。自分で決めつけていじるより、医師に見てもらうほうが安全です。
避けたい行動:針でほじる、爪で引っかく、毛抜きで皮膚ごとつまむ、消毒液を何種類も試す。このあたりは悪化しやすい典型です。
受診時には、「自分で引っ張ってから黒い点が残った」「最初から小さな黒点だった」など、経過をなるべく具体的に伝えてください。医師が処置の必要性を判断しやすくなります。健康や安全に関わるため、最終的な判断は専門家にご相談ください。
マダニは何科を受診すべき?

基本は皮膚科を第一候補に考えてください。皮膚の処置と、その後に起こりうる発疹や炎症の評価までつなげやすいからです。顔や首など傷あとをできるだけ目立たせたくない部位では、形成外科が選択肢になることもあります。
ここで重要なのは、「虫だから何となく内科かな」「ケガっぽいから外科かな」と自己流で決め打ちしないことです。マダニ対応は、除去だけでなく、その後の皮膚変化や感染症評価まで含めて考える必要があります。
夜間や休日で皮膚科が開いていない、発熱や強い倦怠感がある、呼吸苦や意識の異常など全身症状がある場合は、救急外来の判断になります。受診先に迷ったら、症状の強さで優先順位を決めてください。単純に「虫を取るだけ」なら翌朝の皮膚科でよさそうでも、全身症状が加わるなら話は別です。私はこの線引きを覚えておくだけでも、不要な我慢を減らせると思っています。
受診前に準備しておくとよい情報
受診時には、いつ、どこで、どんな野外活動をしたかを伝えると診断の助けになります。たとえば、山林、草むら、河川敷、畑、裏庭、ペットとの接触など、思い当たる状況を整理しておくと、医師は原因やリスクを考えやすくなります。また、発熱や下痢、発疹があれば、それがいつから始まったかも重要です。私は、発症日を曖昧にしないことが、感染症を早く疑ってもらううえでかなり大事だと考えています。
受診の場面では、「もう取れているから相談しづらい」と思う必要はありません。取れたあとに何科へ行くか迷う方も多いですが、残存、炎症、感染症評価の可能性がある以上、相談の価値は十分あります。迷ったときほど、症状が軽いうちに相談するほうが結果的に負担は少なくなりやすいです。
| 状況 | 考えたい受診先 | 理由 |
|---|---|---|
| 皮膚に付いたまま | 皮膚科 | 除去と皮膚評価を一緒に進めやすい |
| 顔や首で傷あとが心配 | 形成外科 | 整容面も考慮しやすい |
| 発熱や強い倦怠感あり | 救急外来や内科系 | 全身症状の評価を急ぐ必要がある |
| 子どもで処置が難しそう | 小児対応可能な皮膚科 | 動きや不安への配慮が必要 |
迷ったときの考え方:虫の処理ではなく、皮膚と感染症の問題として考えると受診先を決めやすくなります。見た目が落ち着いていても、後日の症状説明のために相談する意味はあります。
マダニ感染症とSFTSの初期症状

マダニで本当に怖いのは、局所の見た目だけではなく感染症です。よく知られているものにSFTS、日本紅斑熱、ライム病などがあります。ここで読者の方に一番伝えたいのは、「刺されたその日だけ注意すれば終わり」ではないという点です。むしろ、本当に気をつけたいのは、その後の数日から数週間の体調変化です。刺されたこと自体は軽く見えても、あとから発熱や強いだるさ、発疹、下痢、腹痛などが出ると話が変わります。
SFTSでは、一般に発熱、全身倦怠感、食欲低下、吐き気、嘔吐、下痢、腹痛などの消化器症状が初期にみられることがあります。私は、マダニ後の体調不良で「ただの風邪かな」「胃腸炎かな」と自己判断してしまう流れを特に警戒しています。
日本紅斑熱では、発熱、発疹、刺し口が手がかりになることがあり、ライム病では赤みが広がるような皮疹が話題になることがあります。ただし、症状の出方には個人差があり、典型例どおりに並ばないこともあります。だからこそ、マダニに咬まれた事実を忘れず、体調変化と結びつけて考えることが非常に重要です。
よくある見逃しパターン
見逃しやすいのは、刺されたことを数日で忘れてしまうケースです。とくに、いったん虫が取れて見た目が落ち着くと、人は安心します。しかし、その安心の直後に発熱や倦怠感が来ると、別の病気だと思いやすくなります。また、発疹も最初は小さかったり、虫刺されの延長に見えたりすることがあります。私は、刺されたあと少なくとも数週間は「何かあったらこの件を思い出す」と意識しておくだけで、受診の質がかなり変わると考えています。
さらに、子どもや高齢者では、だるさや吐き気をうまく言葉にできないことがあります。家族が「なんとなく元気がない」「食欲が落ちた」と感じたら、虫刺されの記憶と結びつけて様子を見てください。症状や潜伏期間、重症化リスクには個人差があります。以下の表は、あくまで一般的な目安として見てください。
| 気をつけたい症状 | 受診を急ぎたい理由 |
|---|---|
| 発熱 | 感染症の初期サインの可能性がある |
| 強いだるさ | 全身症状として進行していることがある |
| 下痢・嘔吐・腹痛 | SFTSなどでみられることがある |
| 全身の発疹 | 日本紅斑熱などの可能性を考える |
| 赤みが広がる皮疹 | ライム病なども含めて評価が必要 |
| 意識の変化や強いぐったり感 | 重症化の可能性があり緊急性が高い |
大切な注意:症状や潜伏期間、重症化リスクには個人差があります。上の表はあくまで一般的な目安です。発熱や発疹などが出た場合は自己判断せず、正確な情報は公式サイトをご確認のうえ、最終的な判断は専門家にご相談ください。
受診時に必ず伝えたいこと:いつ刺されたか、どこで野外活動をしたか、いつから発熱や発疹が出たか。この3点は、診察の精度を上げるうえで非常に重要です。
マダニはお風呂で取れるのか総まとめ

最後に、一番伝えたいのはここです。マダニはお風呂で取れると考えて行動しないこと。この思い込みが、シャワーでこする、石鹸で落とそうとする、ワセリンやアルコールを試す、ピンセットでつまむ、といった危ない流れにつながります。情報を知らないこと自体より、「何とかなるだろう」という軽い自己判断のほうが、結果として面倒を大きくしやすいです。
安全側で動くなら、見つけた時点で患部をいじらず、皮膚科を中心に医療機関へ相談してください。お風呂は、食いついた個体を取る場所ではなく、野外活動のあとに体と衣類を点検し、まだ付着しただけの個体を見つける最終チェックの場です。この理解に切り替わるだけで、行動の順番はかなり整います。まず服を分ける、体を確認する、触らない、記録する、必要なら受診する。この流れにしておけば、慌てて危ない行動へ走りにくくなります。
覚えておきたい4つの基本
不安なときほど、手数を増やすより判断をシンプルにすることが大切です。触らない、潰さない、無理に抜かない、受診する。この4つを覚えておけば、大きな失敗はかなり避けられます。さらに、刺されたあと数日から数週間の体調変化を忘れず見ること。ここまでセットで考えて、初めてマダニ対応が完成します。
予防の面では、長袖長ズボン、帽子、靴下や長靴、帰宅後のシャワーと全身チェックが基本です。ペットや子どもと一緒に外へ出る機会が多い家庭ほど、帰宅後の確認ルールを家族で共有しておくと安心です。私は、マダニ対策は特別な知識より「帰宅後の習慣化」が効くと感じています。虫除けを使う、服を分ける、洗面所や浴室で確認する。この習慣があるだけで、気づくタイミングが早くなります。
なお、地域ごとの発生状況や最新情報は変わることがあります。正確な情報は公式サイトをご確認ください。この記事は一般的な目安をわかりやすく整理したものであり、個別の症状や既往歴によって適切な対応は変わります。最終的な判断は、必ず医師などの専門家にご相談ください。



-の商品にはダニがいる?見分け方と予防策-300x200.jpg)