皮膚に貝みたいなダニのようなものを見つけると、ほくろなのか、イボなのか、それとも本当に虫なのか判断がつかず、不安になりますよね。とくに皮膚に付くダニの画像を見ても、自分の症状と同じかどうかは迷いやすいものです。
実際には、その正体が吸血してふくらんだマダニであることがあります。見た目が黒っぽいできものに見えるため、皮膚に出るダニの症状として気づかれにくく、皮膚に付いたダニの取り方を自己流で試してしまう方も少なくありません。
この記事では、皮膚に貝みたいなマダニの見え方、皮膚のほくろとの見分け方、皮膚のイボとの違い、皮膚のダニは何科を受診するべきか、さらに皮膚症状が似る疥癬に注意すべき理由まで、虫退治の現場感覚と安全第一の視点で整理していきます。
読み終えるころには、今ついているものの見分け方だけでなく、病院に行くべき目安や、やってはいけない対処まで、落ち着いて判断できるようになります。
この記事を読むことで理解できる内容は以下のとおりです。
- 皮膚に貝みたいなものの正体がマダニかどうか見分けるポイント
- ほくろやイボ、疥癬などと混同しやすい症状の違い
- 自分で取る危険性と病院での安全な対処の流れ
- 再発防止に役立つ屋外対策と持ち込み予防の基本
皮膚に貝みたいなダニの正体
ここでは、皮膚に貼りついた貝のような見た目の正体を、見た目・触感・経過の3つから整理します。見間違えやすいほくろ、イボ、疥癬との違いも含めて確認していきましょう。
皮膚に貝みたいなマダニとは

結論からいうと、皮膚に貝みたいなダニの正体として最も疑われるのは吸血してふくらんだマダニです。吸血前のマダニは平たい楕円形ですが、血を吸うにつれて腹部が大きくふくらみ、灰色や銀灰色の丸い粒が皮膚に貼りついているような見た目になります。しかも、咬みついたあとは口器だけでぶら下がっているのではなく、皮膚にしっかり固定されるため、見た目以上に「異物感」が強くなります。触っても簡単には取れず、本人からすると、虫というより皮膚から生えてきた何か、あるいは乾いた小さな貝殻のように感じやすいのです。
この誤認が起こりやすい理由は、マダニが吸血中にほとんど動かないことにもあります。ふだん私たちが想像する虫は、見つけたら逃げたり、触れると反応したりします。しかしマダニは、吸血している最中はじっと固定されたような状態になりやすく、脚も付け根側に集まって見えにくくなります。そのため、正面から見たときには脚のない黒や灰色の突起物にしか見えず、「これって虫なの?」と迷ってしまうわけです。とくに頭皮の生え際、耳の後ろ、わきの下、ひざの裏、足の付け根などは、鏡でも確認しづらく、数日たってから初めて見つけるケースも珍しくありません。
さらにやっかいなのは、咬まれた直後に痛みをはっきり感じないことがある点です。違和感が乏しいまま吸血が進み、ある日ふと見たら「黒いできもの」「しじみのようなもの」「小さな貝殻みたいなもの」が皮膚に付いている、という発見のされ方になりがちです。実際、マダニは山林だけの問題ではなく、公園、河川敷、空き地、住宅地周辺の草むら、犬の散歩コースなどでも付着することがあります。屋外レジャーに行っていないから大丈夫とは言い切れません。
見た目の第一印象だけで判断しないのが大切です。皮膚にしっかり固定され、数日で急に大きく見えた場合は、できものではなくマダニの可能性があります。虫っぽく見えないから違う、と早合点しないでください。
貝のように見える理由
マダニが貝のように見える最大の理由は、吸血で腹部が丸くふくらみ、表面がつるっと見えやすくなるからです。加えて、吸血前の平たい体と違い、吸血後は立体感が出るため、皮膚表面の突起に見えます。黒っぽい頭側が小さく、ふくらんだ体側が目立つ個体では、まるで小さな殻付きの生き物がくっついているような印象になります。色も真っ黒一色とは限らず、灰色、茶褐色、暗赤色っぽく見えることがあるため、なおさら生物と断定しにくいのです。
見た目だけでの判断は危険です。正確な情報は公式サイトをご確認ください。最終的な判断は専門家にご相談ください。
皮膚のほくろとの見分け方

ほくろとマダニを見分けるコツは、脚の有無と変化の速さ、そして皮膚との一体感です。ほくろは皮膚の色素細胞に関連する変化であり、基本的には皮膚そのものとして見えます。表面がなめらかなこともあれば少し盛り上がることもありますが、「何かが乗っている」というより「皮膚の一部が変化している」印象になりやすいです。一方のマダニは、皮膚に付着していても本体は外側にあり、よく見ると付け根に段差や境目を感じることがあります。
次に見るべきは経過です。ほくろは短期間で急激に大きく見えることは一般的ではありません。もちろん皮膚疾患のなかには変化の早いものもありますが、昨日より今日、今日より明日と数日のうちにふくらんで存在感が増したなら、皮膚そのものの変化ではなく、外から付着しているものを疑う価値があります。マダニは吸血中にサイズ感が変わるため、この「急に目立ってきた」という感覚が重要な見分けポイントになります。
触感にも差があります。ほくろは皮膚に自然につながっている感触ですが、マダニは表面に乗っているような張りや、やや弾力のあるふくらみとして触れることがあります。ただし、確かめようとして何度も触るのはおすすめしません。押したりつまんだりして虫体を傷つけると、皮膚トラブルや除去の難しさにつながることがあります。確認したい場合は、まず明るい場所でスマートフォンの拡大撮影をして、付け根に脚らしきものがないかを見るほうが安全です。
ほくろと迷ったときの確認ポイント
見た目に迷う場合は、まず色、境界、経過を落ち着いて観察してください。ほくろは黒色や茶色系が中心で、皮膚の模様の中に溶け込むように存在することが多いです。対してマダニは、頭側と体側で色の差が出たり、皮膚から浮いたような陰影が出たりすることがあります。また、ほくろなら洗っても位置や印象は変わりませんが、マダニは洗っても落ちない一方で、見る角度によって立体感が強く出ます。この「立体物としての見え方」は重要です。
どうしても見分けがつかないときは、無理に結論を出さず、時間経過の観察と受診を優先してください。ほくろだと思って放置し、実はマダニだったというケースもあれば、逆にマダニだと決めつけて皮膚病変を傷つけるケースも避けるべきです。
なお、見分けに迷う場合は、サイト内の見えるダニのような黒い小さい丸い虫の見分け方も参考になります。ただし、画像や解説はあくまで補助であり、最終的な判断は皮膚科などの専門家にご相談ください。
皮膚のイボとの違い

イボ、とくに脂漏性角化症のようなものは、表面がややざらついたり、盛り上がっていても皮膚となじんで見えたりすることが多いです。色も茶色や黒っぽいものがあり、年齢とともに増えやすいため、突然見つけたときに「もしかしてイボかも」と思う方は少なくありません。ですが、マダニとイボは見た目が似る場面がある一方で、観察すると違いはあります。まず大きな違いは、マダニのほうが付着物らしい立体感を出しやすいことです。皮膚の表面にできた隆起というより、何かがくっついている印象が強くなります。
イボは一般に、短期間で大きく姿を変えることは少ないです。じわじわ変化することはあっても、数日単位で急に膨らんだり、色味が変わって見えたりするなら、イボだけでは説明しにくいケースがあります。マダニは吸血が進むにつれて体がふくらみ、黒っぽい先端と灰色っぽい胴体が目立つことがあります。このため、遠目には「黒いイボ」に見えても、近くで見ると皮膚病変らしさより寄生物らしさが勝つのです。
また、イボは皮膚の一部なので、付け根に脚はありませんし、虫体の輪郭のような構造もありません。マダニは脚が見えにくいこともありますが、明るい場所で角度を変えて見ると、付け根に小さな脚や頭側のまとまりが確認できる場合があります。ここを見ずに色と大きさだけで判断すると、誤認しやすくなります。
イボだと思って市販薬を塗ったり、爪切りや毛抜きで削ったりするのは避けてください。相手がマダニだった場合、虫体や口器が残って炎症や感染リスクを高めることがあります。自己判断で角質を削る行為は、皮膚そのものを傷つける危険もあります。
イボと見分けるときの実践的な視点
私が重視しているのは、「その場所に突然出てきた感覚があるか」「周囲の皮膚と自然につながって見えるか」「表面が乾いてざらついているか」です。イボは長くそこにあると気づかないこともありますが、マダニはある日突然ついていたように感じやすく、表面の質感も角質の盛り上がりとは違います。特に汗をかきやすい部位や衣服が擦れる部位にあり、触ると異物感があるなら、できものより付着物として考えたほうが整理しやすいでしょう。
判断が難しいときは、市販薬で様子を見るのではなく、まず写真を撮って受診の材料を残してください。皮膚科では、見た目だけでなく付着の仕方や皮膚の反応も含めて確認してもらえます。正確な情報は公式サイトをご確認ください。最終的な判断は専門家にご相談ください。
皮膚に付くダニの画像特徴

画像で確認するときは、単に「丸い」「黒い」だけで判断しないことが重要です。マダニらしい画像特徴は、付け根に脚が集まって見える、頭側だけ黒くて腹部が灰色っぽい、皮膚に埋まるように密着している、この3つです。画像検索では似た見た目がたくさん出てきますが、ほくろ、イボ、かさぶた、小さな血豆、皮脂の塊なども混じるため、色や丸さだけで決めつけるのは危険です。
写真を見るときは、患部全体よりもまず接地部分に注目してください。マダニは皮膚の上に乗っているだけでなく、口器を差し込んで固定しているため、境目が不自然に見えることがあります。皮膚から自然に盛り上がるできものとは違い、中心からついているような、あるいは一点に強く固定されているような見え方をしやすいです。また、周囲に軽い赤みや腫れが出ている場合は、皮膚が付着物に反応している可能性も考えられます。
逆に、室内で見かける小さい虫のなかには、マダニに似て見えても別種であるケースもあります。床や壁を動き回る小さな虫と、皮膚に固定されて吸血しているマダニでは、意味合いがまったく違います。見分けに迷うときは、マダニに似た虫の見分け方をあわせて確認すると、不要な思い込みを減らせます。ただし、画像だけで完全に識別するのは難しく、最終的には対面の確認が必要になることもあります。
画像比較で失敗しやすい点
もっとも多い失敗は、極端に拡大された写真だけを見て、自分の症状と一致しないと思い込むことです。ネット上の画像は、光量、倍率、皮膚の色、部位、吸血の進み具合によって印象が大きく変わります。つまり、「ネットの写真より黒くないから違う」「もっと大きくないから違う」とは言えません。小さい段階ではただの黒い粒にしか見えないこともありますし、逆に吸血が進んだ個体は予想以上に大きく見えることもあります。
写真が似ているから同じ、似ていないから違うという判断は避けてください。画像はあくまで補助であり、受診の必要性を下げるものではありません。記録として撮影する価値は高いですが、診断の代わりにはなりません。
特に医療判断が必要な場面では、画像で答えを出そうとせず、皮膚科などの専門家に相談してください。正確な情報は公式サイトをご確認ください。最終的な判断は専門家にご相談ください。
皮膚に出るダニの症状
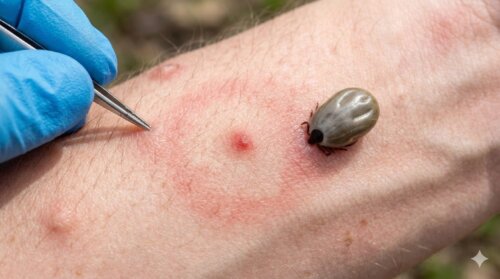
マダニに咬まれても、最初は強い痛みが出ないことがあります。そのため、「痛くないから大丈夫」「少しかゆいだけだから虫刺されで終わり」と思われがちです。しかし、問題は局所のかゆみや赤みだけで終わらない場合があることです。マダニが関わるトラブルには、皮膚に付着していること自体による炎症だけでなく、ダニ媒介感染症のリスクもあります。発熱、全身のだるさ、食欲低下、吐き気、嘔吐、下痢、腹痛、頭痛などが出ることがあり、皮膚だけ見て軽く判断しないことが重要です。
とくに知っておきたいのが、マダニが媒介する感染症として注意喚起されているSFTSです。症状の出方や重さには個人差がありますが、咬まれた部位の違和感が先にあって、あとから全身症状が出ることもあります。このため、皮膚の異物が取れたから終わりではなく、しばらく体調を観察する必要があります。読者の方にいちばん伝えたいのは、皮膚の見た目と全身状態を切り離して考えないことです。
こうした注意点については、公的機関でも案内されています。たとえば厚生労働省は、マダニに吸血された場合に無理に引き抜こうとせず皮膚科などを受診すること、またダニ媒介感染症の予防として肌の露出を少なくすることを呼びかけています。重要な一次情報として、出典:厚生労働省「重症熱性血小板減少症候群(SFTS)」も確認しておくと安心です。
症状の見方で大切なこと
気をつけたいのは、発熱や消化器症状が出るまでに時間差がある場合があることです。今日ついているものを見つけて何も症状がなくても、数日後に体調が崩れることがあります。もちろん、すべてのマダニが病原体を持っているわけではありませんし、咬まれたから必ず重い症状が出るとも限りません。ですが、だからといって安心しきってしまうのは危険です。一般的な目安として、咬まれたあとしばらくは体温や体調の変化に注意し、少しでも異変があれば早めに受診してください。
発熱や体調不良が出る時期には幅があります。数日から2週間前後をひとつの一般的な目安として考えつつ、咬まれた記憶がある、またはマダニらしいものが付いていた場合は、症状が軽くても医療機関へ相談してください。
皮膚症状だけでは判断しにくいのがマダニのやっかいなところです。見た目の異物感、局所の赤み、かゆみ、痛み、そして全身の不調をまとめて見ていくことが大切です。
皮膚に貝みたいなダニの対処
ここからは、見つけたときに何をして、何をしないべきかを実践的にまとめます。自己処置の危険性、受診先の考え方、似た症状との区別、予防の基本まで一気に押さえましょう。
皮膚に付いたダニの取り方
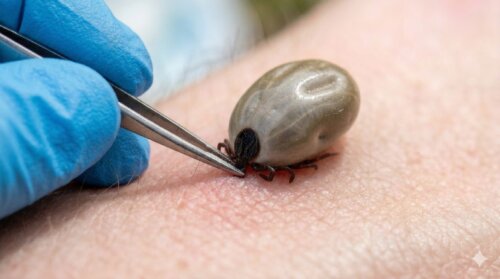
最優先は、自分で無理に取らないことです。マダニは口器を皮膚に深く固定しているため、体だけを引っ張ると口器が残ったり、虫体をつぶしたりするおそれがあります。見つけた瞬間は驚いてしまいますが、その場で指や毛抜きで何とかしようとするほど、あとから厄介になりやすいのがマダニです。とくに、体だけをつまんで引っ張ると、皮膚の中に口器が残って異物反応や炎症の原因になることがあります。
また、「虫なんだから消毒液をかければ離れるはず」「火を近づければ出てくるのでは」といった自己流の対処も避けるべきです。刺激を与えることで確実に安全に外れるとは限りませんし、皮膚を傷める危険もあります。ワセリンを使った方法が紹介されることもありますが、付着の深さや部位によってはうまくいかないことがあり、万能策として考えないほうがよいです。現場感覚でいえば、家庭で完全に安全な除去を期待するより、余計な刺激を加えず早めに受診するほうが結果的にトラブルを減らしやすいです。
見つけた直後にやること
まず、患部をこすらず、つぶさず、そのままの状態を保ってください。可能であればスマートフォンで写真を撮り、どの部位に、どのくらいの大きさで付いているかを記録します。次に、当日またはできるだけ早く皮膚科へ相談してください。受診までの間は、ばんそうこうで強く圧迫したり、むやみに洗って外そうとしたりしないほうが無難です。衣類で擦れる位置なら、清潔なガーゼなどで軽く保護する程度にとどめましょう。
もし室内に落ちた個体や、衣類・ペットに付いていた個体を潰してしまった場合でも、慌てずに周囲を清掃し、皮膚に付着していないか確認してください。対処の考え方は、サイト内のマダニを潰したときの危険性と対処も参考になります。
毛抜きでつまんで引き抜く、指でつぶす、火や薬剤で無理に落とす、といった自己流は避けてください。虫体の破損や皮膚トラブルにつながるうえ、病原体を持っていた場合のリスクも高まります。
皮膚のダニは病院で取る
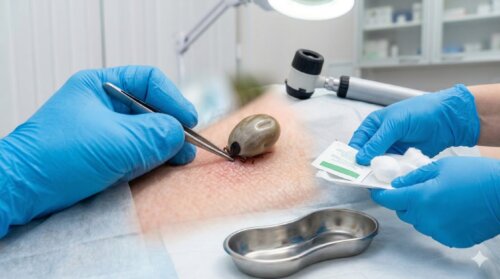
受診先で行う処置は、虫体をできるだけ完全に除去し、必要なら経過観察につなげることです。部位や状態によって、専用器具での除去、局所麻酔を使った摘出など、対応は変わります。病院で処置してもらう最大の利点は、単に取ることだけではありません。虫体の一部が残っていないか、周囲に炎症が出ていないか、感染症を疑う症状がないかまで含めて確認してもらえる点にあります。
自己処置では「取れたと思ったけど本当に全部取れたか分からない」「患部が腫れてきた」「赤みが広がる」といった不安が残りがちです。その点、医療機関であれば、必要に応じて皮膚を観察し、処置後の注意点も説明してもらえます。特に顔まわり、耳の近く、陰部、まぶた、頭皮など、自分で見づらい部位やデリケートな部位は、無理をせず最初から受診したほうが安全です。
病院で伝えると役立つ情報
受診時には、「いつ気づいたか」「屋外活動の有無」「山林や草むら、公園、河川敷に入ったか」「ペットとの接触があったか」「発熱やだるさ、下痢などの症状があるか」を整理して伝えると診察がスムーズです。写真があれば、付着直後と受診時の違いも共有できます。もし自分で触ってしまった、引っ張ってしまった、潰してしまったという場合も、そのまま伝えたほうが適切な判断につながります。
ここで大事なのは、除去できたかどうかだけで安心しないことです。見た目が落ち着いても、あとから体調変化が出ることがあります。したがって、処置後も一定期間は体温や体調を観察し、違和感があれば再受診する姿勢が大切です。特に高熱、食欲不振、吐き気、下痢、強い倦怠感、発疹などがあれば、皮膚だけの問題として考えないようにしてください。
病院での処置は「取ること」がゴールではなく、「取り残しを防ぐこと」「感染症の見逃しを減らすこと」「その後の観察ポイントを整理すること」まで含めて意味があります。
正確な情報は厚生労働省や自治体の公式案内をご確認ください。最終的な判断は専門家にご相談ください。
皮膚のダニは何科を受診
もっとも相談しやすいのは皮膚科です。皮膚に何かが付着している、できものか虫か分からない、取ろうとして悪化しそうで怖い、という場面では、まず皮膚科を第一候補に考えるとよいでしょう。皮膚科であれば、虫体の除去だけでなく、周囲の皮膚の炎症、類似する皮膚病変との鑑別、処置後の経過観察まで含めて相談しやすいからです。
ただし、近くに皮膚科がない、予約が取れない、顔やまぶたなど場所が特殊、出血や強い痛みがある、という場合には、外科や形成外科が対応することもあります。地域によって受け入れ体制は異なるため、受診前に電話で「マダニのようなものが皮膚に付いているが対応可能か」を確認すると無駄がありません。虫の除去と聞いて対応外と思われることもあるため、皮膚に付着した異物の除去相談として伝えると通じやすいこともあります。
さらに重要なのが、全身症状がある場合の考え方です。発熱、吐き気、下痢、強い倦怠感、頭痛などがあるなら、皮膚だけの問題ではなく、内科や救急相談を含めて考える必要があります。つまり、虫が付いている部位を診る科と、全身状態を診る科を状況に応じて使い分けることが大切です。
| 状況 | 受診の考え方 | 補足 |
|---|---|---|
| 皮膚に虫体が残っている | 皮膚科を第一候補に早めに受診 | 除去と皮膚状態の確認がしやすい |
| 顔やまぶた、陰部など敏感な部位 | 皮膚科か形成外科に相談 | 部位によっては慎重な処置が必要 |
| 発熱や下痢など全身症状がある | 内科も含めて速やかに受診 | ダニ媒介感染症も視野に入れる |
| 休日夜間で症状が強い | 救急相談窓口や当番医を確認 | 地域の体制により受診先は異なる |
受診前に整理しておくとよいこと
受診先に迷ったら、患部の写真、気づいた日時、屋外活動歴、ペットとの接触、現在の症状を書き出しておくと役立ちます。とくに夜間や休日は、いくつかの医療機関に断られることもありえますが、症状が強いなら相談先を変えてでも受診を検討してください。これは一般的な目安です。地域や医療機関の体制で異なるため、正確な情報は公式サイトをご確認ください。
皮膚症状が似る疥癬に注意
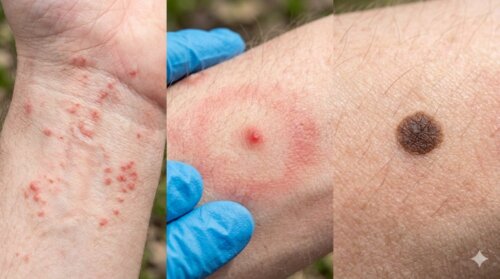
マダニと疥癬は、どちらも「ダニ」という言葉がつくため混同されがちですが、性質はかなり違います。疥癬はヒゼンダニが皮膚の角質層に寄生して起こる病気で、強いかゆみや赤いぶつぶつ、線状の皮疹などが中心です。つまり、皮膚に一個だけ貝のようなものが貼りついているというより、かゆみを伴う皮膚症状が広く出るタイプとして理解したほうが実態に近いです。この違いを知らないと、「ダニかもしれない」と感じた時点で全部同じものとして捉えてしまい、判断がぶれてしまいます。
疥癬で目立ちやすいのは、手指の間、手首、体幹、陰部まわりなどのかゆみや発疹です。家族内や施設内で広がることもあり、本人だけでなく周囲にも症状が出るケースがあります。一方でマダニは、草むらなどで体に付着し、皮膚の一部に吸着していることが中心です。つまり、一点の付着物として見えるならマダニ寄り、広がるかゆみや発疹なら疥癬を含む皮膚疾患寄りという整理が役立ちます。
ただし、ここで注意したいのは、見た目の印象だけで絶対に区別できるわけではないことです。たとえば、かさぶた、湿疹、毛包炎、接触皮膚炎などでも「何か付いている感じ」が出ることがありますし、掻き壊しで皮膚表面が厚くなって異物のように見えることもあります。つまり、マダニか疥癬かの二択ではなく、他の皮膚疾患も含めて考える必要があります。
疥癬を疑う場面
夜間にかゆみが強い、家族にも似た症状がある、手の指の間や手首に小さなぶつぶつが増えている、お腹や体幹に細かな皮疹が広がっている、といった場合は、付着物より皮膚疾患の視点が重要です。この場合、虫を探すことに集中するより、皮膚科で全体を診てもらうほうが問題解決に近づきます。
マダニは「付着物として見える」ことが多く、疥癬は「広がる皮膚トラブルとして出る」ことが多い、という違いをまず押さえておくと整理しやすいです。ただし例外もあるため、自己判断だけで決めつけないでください。
かゆみが強い、家族にも症状がある、皮膚の広い範囲に変化がある場合は、マダニ以外の病気も十分考えられます。最終的な判断は専門家にご相談ください。
皮膚に貝みたいなダニ総まとめ
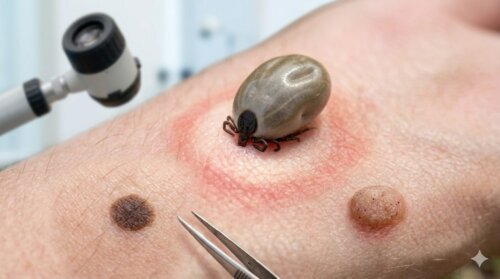
皮膚に貝みたいなダニのように見えるものは、吸血してふくらんだマダニである可能性があります。ほくろやイボに似て見えても、短期間で大きくなった、皮膚に強く貼りついている、脚が見える、屋外活動のあとに気づいた、こうした条件が重なるなら要注意です。虫らしく見えないから違うとは限らず、むしろ「動かない」「つるっとして見える」「急に現れたように感じる」という特徴こそ、マダニの誤認を招きやすいポイントです。
対処の基本はシンプルです。自分で無理に取らない、つぶさない、早めに皮膚科へ相談する。そして、取れたあとも一定期間は、発熱、下痢、だるさ、発疹などを観察してください。すべての個体が危険というわけではありませんが、リスクがゼロとも言い切れません。だからこそ、「たぶん大丈夫」で終わらせないことが大切です。
この記事で押さえておきたい要点
| 確認したい点 | 判断のヒント | 取るべき行動 |
|---|---|---|
| 見た目が貝や黒いイボに似る | マダニは吸血で丸くふくらみ動きが乏しい | 脚や付け根を確認しつつ無理に触らない |
| ほくろやイボとの違いが分からない | 数日で大きく見える、付着物のような立体感がある | 写真を撮って経過を記録し受診を検討 |
| 取ってしまいたい衝動がある | 自己処置は口器残存や炎症の原因になりうる | 皮膚科を第一候補に相談 |
| 体調が悪くなってきた | 全身症状は感染症の可能性もある | 内科を含めて早めに受診 |
不安が強いときほど、自己判断で済ませないことが大切です。とくに子ども、高齢者、持病のある方、ペットとの接触が多い方は、違和感を後回しにしないでください。屋外活動のあとに衣服を確認する、入浴時に見えにくい部位もチェックする、ペットの体表も観察する、といった予防習慣を持つだけでも、発見の遅れを減らしやすくなります。